As varizes das extremidades inferiores são uma doença caracterizada pelo funcionamento prejudicado das veias das pernas. Pode ocorrer sem sinais visíveis ou ter um padrão venoso claro - tudo depende do tipo e do estágio. Um componente integrante desta doença é a ruptura das válvulas venosas, sem as quais a veia deixa de funcionar adequadamente. Isso leva ao aparecimento de veias dilatadas e má circulação na perna.
Causas de varizes
O sangue venoso sobe, dos dedos dos pés ao tronco; se o processo for interrompido, ele permanece nas pernas. O coração não consegue criar força de sucção suficiente para elevar o sangue. Existem vários mecanismos, sendo o principal deles a bomba muscular (bomba músculo-venosa). As válvulas definem a direção do fluxo sanguíneo – fazendo com que ele se mova de baixo para cima. Se, sob a força da gravidade, o sangue tentar retornar, as válvulas se fecharão e não o deixarão passar.
Durante a contração dos músculos das pernas, por exemplo durante a caminhada, o sangue na veia é “espremido” e direcionado para o corpo. Durante o relaxamento muscular, a veia se enche de sangue, que é “sugado” por baixo. A falha do mecanismo leva ao aparecimento de veias varicosas nas extremidades inferiores.
Vários são os fatores que provocam o aparecimento da doença. Eles estão divididos em 2 grandes grupos:
- Hereditário. Um dos pais ou parentes próximos tem a patologia. Esta é a causa das veias varicosas em 90% dos pacientes.
- Adquirido. Ocorre devido aos efeitos adversos de fatores provocadores.
O principal culpado é a genética. E circunstâncias adicionais já lhe foram impostas:
- profissão que envolve ficar muito tempo em pé ou sentado (vendedores, funcionários de escritório, motoristas, cirurgiões);
- a gravidez como uma “revolução hormonal” no corpo da mulher (as veias esticam-se e tornam-se perceptíveis, após o parto nem sempre se recuperam e a cada nova gravidez a situação piora);
- doenças dos órgãos pélvicos impedem a saída e aumentam a pressão nas veias;
- tomar medicamentos hormonais (tornar as paredes vasculares menos elásticas);
- paixão excessiva por procedimentos de aquecimento (visitar balneário, sauna);
- aumento da pressão intra-abdominal (com tosse crônica ou constipação);
- trabalho físico pesado, transporte de cargas pesadas (carregadeiras, estivadores, construtores);
- excesso de peso corporal (mais volume sanguíneo significa mais carga nos vasos);
- lesões que afetam as veias e prejudicam a circulação sanguínea;
- fatores biológicos - velhice, alto crescimento;
- maus hábitos (álcool, cigarros)
- falta de atividade física;
- usando roupas compressivas.
As veias descansam quando a pessoa se deita e o sangue praticamente flui por elas no sentido das pernas ao coração. Eles gostam de trabalhar quando seus músculos os ajudam ativamente durante a caminhada. As veias sofrem enorme estresse quando uma pessoa fica de pé ou sentada. A capacidade de suportar ou não essa carga depende da hereditariedade e da presença de outros fatores provocadores.
Agora que descobrimos os motivos, vamos passar aos sintomas das varizes.
Como as veias varicosas se manifestam?
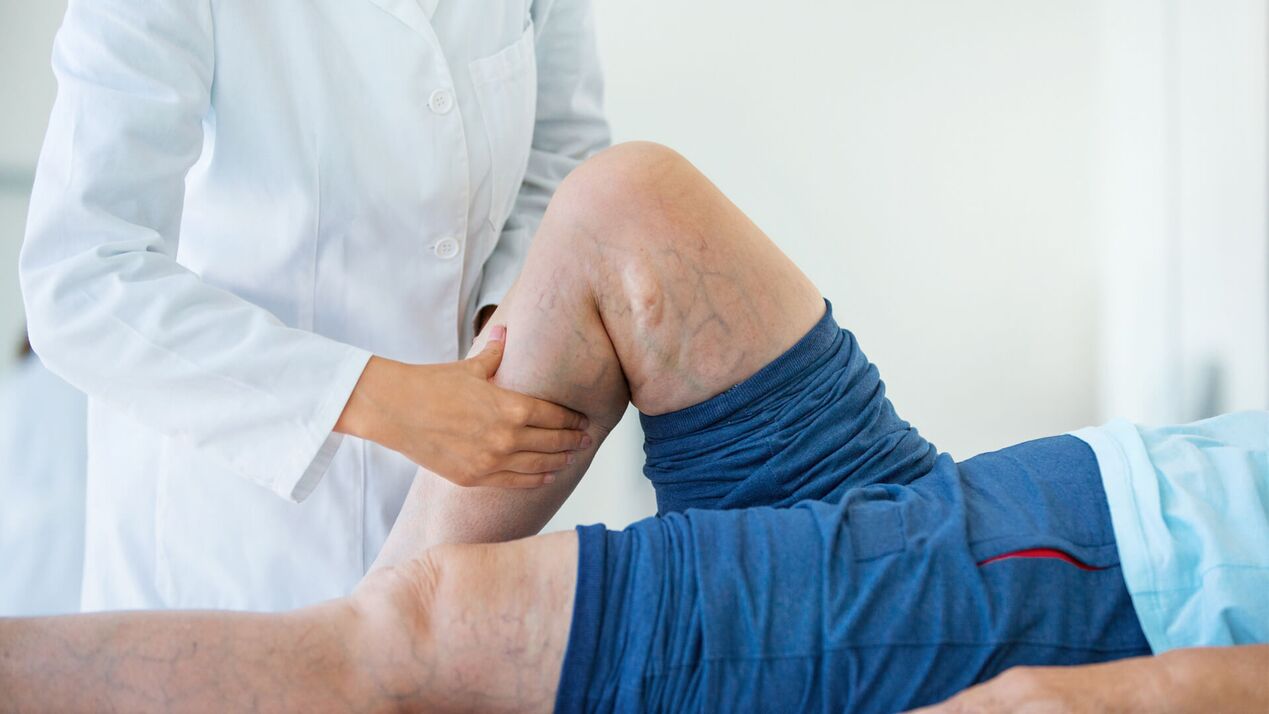
Os sintomas das veias varicosas em mulheres e homens são geralmente semelhantes, embora apresentem pequenas diferenças
O sintoma mais óbvio é a presença veias dilatadas das extremidades inferiores tamanhos diferentes:
- Até 1 mm – telangiectasias ou vasinhos;
- de 1 a 3 mm – reticular (tortuoso);
- a partir de 3 mm – varizes.
O funcionamento insuficiente da bomba músculo-venosa é expresso pelo inchaço das pernas. Começa no terço inferior da perna e sobe até o nível da articulação do joelho.
Se as pernas ficarem na posição vertical por muito tempo sem se moverem, o sangue estagnará e sua parte líquida “transpira” através da parede do vaso para os tecidos circundantes. Formas de inchaço. Ao deitar, os membros não incham, pois a circulação ocorre de forma natural e fácil.
Como saber se há inchaço? Observe a localização do elástico da meia. Após a remoção, permanece um vestígio, o que significa que o líquido é mal removido e se acumula nos tecidos.
Sintomas de edema com varizes:
- ocorrem no meio do dia;
- piora à noite devido a ficar em pé ou sentado por muito tempo;
- passar a noite enquanto uma pessoa dorme;
- não se mova para o pé.
O edema venoso nas pernas geralmente é acompanhado por sensação de peso, que pode ser percebido como “tensão” ou “zumbido” nos músculos da panturrilha ou em toda a parte inferior da perna.
Muitas vezes pode ser incômodo cólicas noturnas nas extremidades inferiores. A razão para isso é a retenção de sangue venoso, que perturba os processos metabólicos que ocorrem nos músculos. Isso causa espasmos graves nos músculos da panturrilha, geralmente desencadeados por alongamentos durante o sono. A perna parece estar com fortes cãibras, por isso a pessoa acorda.
Pele seca nas pernas é uma consequência de distúrbios nutricionais dos tecidos. As toxinas que não são removidas pela corrente sanguínea perturbam o funcionamento normal das células. A epiderme torna-se menos elástica e perde umidade, o que leva à descamação.
A insuficiência venosa a longo prazo aumenta a permeabilidade vascular. A parte líquida e os elementos formados do sangue “transpiram” através da parede para o tecido circundante, onde são destruídos. Pigmentos de sangue espalhados sob a pele - externamente parece hiperpigmentação, escurecimento da epiderme com formação de manchas marrons.
O processo é muitas vezes acompanhado compactação de tecidos (induração), que ocorre devido à deterioração do suprimento sanguíneo e nutrição insuficiente por muito tempo. Ao mesmo tempo, a estrutura da pele e do tecido subcutâneo é reconstruída, tornando-se mais fibras conjuntivas e menos elásticas. Na maioria das vezes, esse fenômeno é observado no terço inferior da perna, na parte interna.
Se a doença não for tratada, vai piorar. Nas fases posteriores, aparecem úlceras tróficas. Uma ferida que não cicatriza há muito tempo está localizada na superfície interna do terço inferior da perna. Pode ser do tamanho de uma moeda de cinco copeques ou envolver toda a canela.
Complicações das veias varicosas
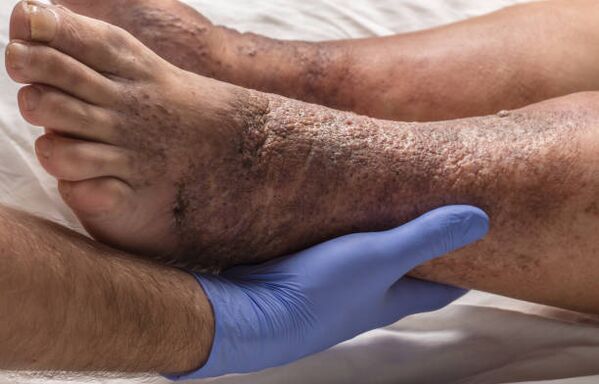
Inflamação das veias safenas, formação de coágulos sanguíneos e sua separação, bloqueio das artérias pulmonares, alterações cutâneas, úlceras tróficas - tudo isso são complicações das veias varicosas, consequências de uma patologia de longa duração.
Tromboflebite - inflamação das veias safenas. Um coágulo sanguíneo se forma nos vasos superficiais, acompanhado por uma reação inflamatória. Uma condição perigosa que ameaça se espalhar para veias mais profundas. Parte do coágulo pode se romper e viajar do coração até os pulmões, bloqueando uma artéria pulmonar. Esta condição é chamada de embolia pulmonar (EP).
A tromboflebite geralmente é tratada ambulatorialmente, mas os métodos de tratamento dependem da condição do paciente e de muitos fatores associados e são prescritos por um médico.
Flebotrombose – formação de coágulos sanguíneos nas veias profundas. A complicação leva a inchaço e dor constantes, repletos de separação de parte do coágulo sanguíneo e desenvolvimento de embolia pulmonar. O tratamento da flebotrombose ocorre em ambiente hospitalar, com internação.
EP (embolia pulmonar) – uma condição na qual um coágulo sanguíneo se rompe e viaja para a artéria pulmonar. No tromboembolismo, existe o risco de morte súbita, quando um coágulo sanguíneo obstrui uma artéria e causa asfixia, dor no peito e infarto pulmonar.
A obstrução dos pequenos ramos da artéria pulmonar pode ser assintomática, mas tem consequências graves. A embolia pulmonar maciça é tratada exclusivamente em terapia intensiva.
Insuficiência venosa crônica (IVC) - o resultado de um atraso no fluxo sanguíneo venoso nas pernas devido a uma “quebra” do mecanismo da válvula.
Vou descrevê-lo esquematicamente desta forma: o corpo humano consiste em células que precisam ser alimentadas. Para fazer isso, o sangue arterial fresco, rico em oxigênio e em nutrientes chega a todas as células e tecidos. Depois que as células “comem”, elas formam “resíduos”, que são despejados nas veias. O sangue venoso é purificado, saturado de oxigênio e convertido em sangue arterial. O círculo se fecha.
O que acontece em caso de problemas circulatórios? A saída é atrasada e os resíduos não são removidos. Os tecidos começam a sofrer e passam de normais a ruins (doentes). Todos os processos mudam. As paredes vasculares vazam líquido, formando edema. A dor ocorre. Com o tempo, o espaço intercelular muda, o tecido subcutâneo torna-se mais grosso e “encolhe”, a pele escurece e engrossa e aparecem úlceras que não cicatrizam a longo prazo.
Hiperpigmentação e lipodermatosclerose – consequências da NV crónica. Estas não são condições que ameaçam a vida, mas prejudicam a qualidade de vida. A sensação de tensão na pele e seu aspecto inestético causam desconforto. As complicações diminuem após o tratamento de varizes.
Eczema varicoso – inflamação da pele da perna com vermelhidão e coceira, áreas lacrimejantes e descamação. Externamente, assemelha-se ao eczema comum, mas é tratado de forma diferente: sem eliminar a doença subjacente (insuficiência venosa), qualquer pomada será ineficaz.
Úlcera trófica – uma ferida aberta que não cicatriza por mais de 2 meses. Ocorre devido à nutrição prejudicada dos tecidos. O fluxo sanguíneo deficiente e a estagnação limitam o fornecimento de nutrientes às células, o que as impede de se multiplicarem normalmente e preencherem o defeito da pele com novas estruturas. É inútil tratar úlceras apenas com pomadas; é necessária uma abordagem integrada usando vários métodos para eliminar o IVC.
Sangramento de varizes pode ocorrer mesmo com lesões leves na região da canela e costuma ser grave, porque nos vasos dilatados a pressão arterial está acima do normal. Estancar o sangramento é fácil: aplique um pano estéril na ferida e faça um curativo bem. Não use torniquete; se o membro estiver dormente ou formigando, afrouxe o curativo. Além disso, levante mais a perna.
Diagnóstico
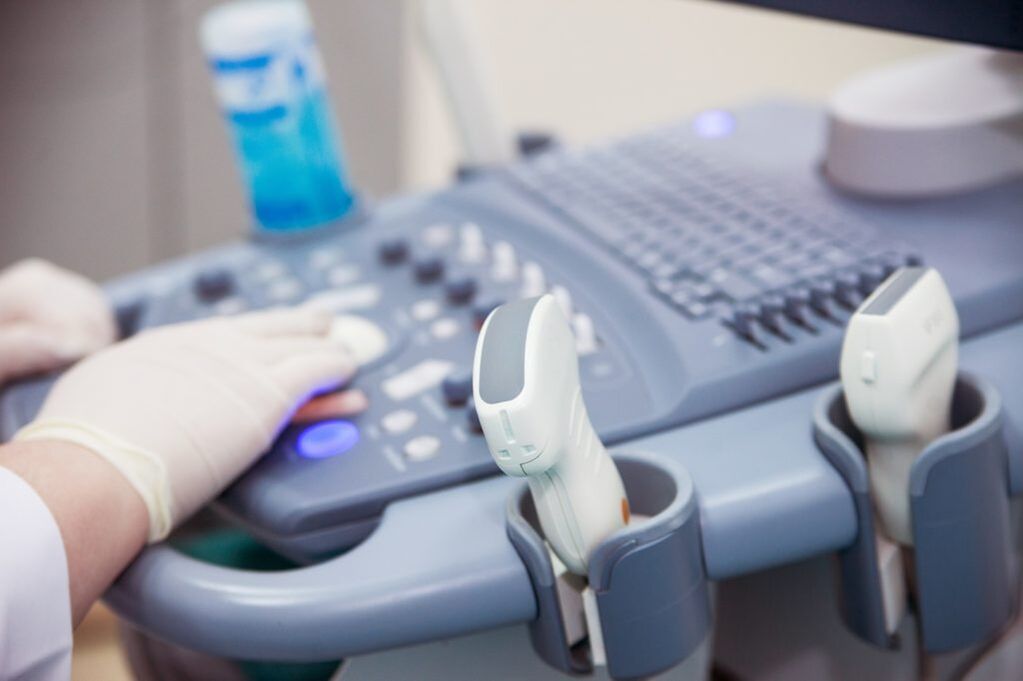
Fazer um diagnóstico começa com uma consulta. O médico descobre se o problema são mesmo varizes e só isso. Na minha prática houve casos com sintomas de varizes, mas não tiveram nada a ver com isso. O edema é causado por insuficiência cardíaca, linfedema e alergias.
O quadro clínico pode não indicar varizes, mas sim outra doença. A dor nos músculos da panturrilha está associada à aterosclerose das artérias, osteocondrose e pés chatos. As causas das úlceras tróficas são hipertensão, infecção de pele, acidente vascular cerebral e danos aos nervos periféricos.
Um flebologista fará um diagnóstico diferencial e fará um diagnóstico preciso, descobrindo o que está causando seus sintomas. Um método diagnóstico confiável é o estudo duplex. Ajuda a esclarecer a condição dos vasos sanguíneos e a desenvolver táticas individuais de manejo do paciente.
A tomografia computadorizada, a venografia por ressonância magnética e a venografia raramente são usadas hoje.
Como tratar?
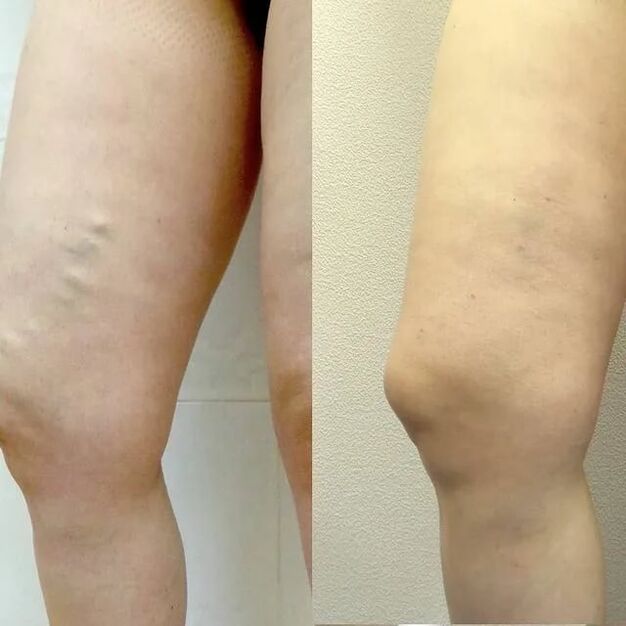
O tratamento deve ser sempre abrangente. O médico tem três orientações à sua disposição:
Primeiro - malhas elásticas de compressão. Isso inclui meias até os joelhos, meias e collants. Todos eles têm diferentes graus de pressão. O tipo de malha e o grau de compressão são selecionados individualmente dependendo da natureza e do estágio da patologia.
Gostaria de ressaltar: se você já tentou usar cinta de compressão, mas não notou nenhuma melhora ou seu quadro piorou, é necessário consultar um médico. Você pode ter outra doença além das veias varicosas; os produtos podem ser de má qualidade ou usados incorretamente. É preciso descobrir por que não há dinâmicas positivas.
Segundo - terapia medicamentosa. A gama de medicamentos que reduzem as manifestações da IVC é grande. Alguns medicamentos são mais fortes, outros são mais fracos. O médico seleciona os medicamentos levando em consideração fabricante, dosagem, regime e duração.
Terceiro - cirurgia. Existem vários tipos de operações: flebectomia (remoção de veias dilatadas através de incisões), miniflebectomia (remoção através de punções), obliteração a laser (selagem a laser), ablação por radiofrequência (selagem a quente). Cada método tem suas próprias vantagens e desvantagens, oportunidades e limitações. O flebologista decide qual método ou combinação de métodos é ideal para você.

























